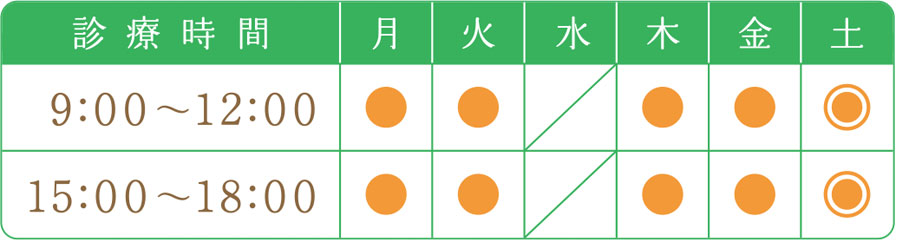
診療について

ごあいさつ
2017年6月、磐田市今之浦によご内科クリニックを開院させていただきました。「健康長寿への貢献」を目標に、明るいなんでも言えるクリニックを目指して頑張っていきたいと思っています。
今思えば、中学生の頃に目指した医師像はまさに町のお医者さんでした。総合病院で勤務医として糖尿病を始めとした生活習慣病や甲状腺疾患の患者さんを診ていく中で、患者さんと触れ合いながら病気と向き合っていくのが最もやりがいのある時間となってくるのは自然の流れだったのだろうと思います。
健康寿命(健康上の問題がない状態で日常生活を送れる期間)日本一を争う静岡県にあって、糖尿病などの生活習慣病に伴う致死的もしくは慢性の合併症を予防することは非常に大きな意味を持ち使命感を感じるとともに、自身がここまで学んできた知識を活かす最適な目標だと感じています。当クリニックでの診療が地域のお役に立てるようスタッフ一同頑張りますので、よろしくお願いいたします。
院長 余語 宏介
当院について
アクセス情報

Address
〒438-0071 磐田市今之浦3丁目22-10
TEL 0538-21-4545
★東名磐田ICより南方面に車で約10分。アピタ磐田店さんのすぐ北側です。
★袋井市からの通院も便利です。
〒438-0071 磐田市今之浦3丁目22-10
TEL 0538-21-4545
★東名磐田ICより南方面に車で約10分。アピタ磐田店さんのすぐ北側です。
★袋井市からの通院も便利です。